新药动物实验结果公布后,陈志伟的邮箱很快被淹没。来信的大都是HIV感染者,来自世界各地。有人心急火燎地咨询在哪儿才能买到新药,有人迫切希望成为临床试验的志愿者,有人甚至来到香港大学,冲进陈志伟的办公室。
媒体的反应同样强烈。许多报道称,陈志伟及合作者研发的新药或将“攻克艾滋”。外界的巨大关注源于令人振奋的实验结果:这种被命名为BiIA-SG的新型抗体,在实验鼠身上既能预防HIV感染,又展现出彻底杀死HIV病毒的潜力。
在体外实验的培养皿中,这种抗体被证实对124种不同的HIV毒株全部有效。如此广泛的有效性,在世界范围内是头一次实现。给“人源化小鼠”注射这种抗体后,它成功预防其不被2种典型的HIV病毒感染。更令人瞩目的是,向已被感染的小鼠体内投递抗体基因11周后,12只小鼠中有5只体内HIV病毒被彻底杀死。
自“鸡尾酒疗法”发明以来,艾滋病成了一种可控的慢性病。可一旦停药,HIV病毒会立即卷土重来。终生服药带来的毒副作用,让研究者不得不继续前进,要么研发出有效疫苗,要么找到根治方法。这种新型抗体的研发,似乎同时给这两者带来曙光。
面对实验结果,陈志伟要冷静得多。这位香港大学艾滋病研究所所长对中国青年报·中青在线记者强调,新药对实验鼠效果显著,但在人类身上的疗效尚不可知。同时,他尚未弄清新药治愈部分感染鼠的具体机制。
在抗击艾滋病的历史上,人类经历了太多次希望落空。上世纪80年代,这种在同性恋群体中引发恐慌的病毒首次被分离后不久,美国卫生与公共服务部部长曾信誓旦旦地预言,有效疫苗不出2年就能问世。然而,30多年过去了,全球研发的HIV疫苗有40多种,每年投入经费超过8亿美元,仍未有疫苗达到上市标准。
对中国科学家自主研发出的这种新型抗体,清华大学艾滋病综合研究中心主任张林琦表示“谨慎乐观”。在这位顶尖艾滋病专家、陈志伟的合作者看来,人类决不能轻视这种诡异的病毒。不过,他也难以按捺内心的激动:“第一次看到这样好的结果。”
对他来说,研究者尚未攻克艾滋病,但他们无疑离目的地又近了一步。
精英感染者带来的希望
超级病毒肆虐是末日科幻片的经典设定:被感染的人类或大面积死亡,或变成更骇人的“行尸走肉”。科学家置身城市废墟,面对同类袭击,手中紧紧捏着一支试管。
那是一管血清,里面藏着人类最后的希望——免疫者的抗体。
张林琦研究HIV病毒整整30年了。他时常有种感觉,人类抗击HIV病毒的过程,“就是科幻片”。
用BiIA-SG新型抗体防治艾滋病的思路,同样是从极少数的感染者体内分离出有效抗体,加以组合和改进,然后试图用它来拯救其他感染者。
这一思路的诞生,很大程度上因为HIV疫苗的研制屡败屡战。
HIV很可能是人类遇到的最狡黠的病毒。它其貌不扬,个头相比人体细胞可忽略不计。它的生存策略就是“低调行事”,这一战术让它在过去37年成功杀死了4000万人,并继续寄生在3700万人体内。
1983年,HIV病毒开始大规模传播后不久,数千人手捧蜡烛走上旧金山街头,呼吁政府投入资金研究这种新病毒。有人举起标语“为我们的生命而战”,有人一边唱圣歌一边哭泣。回忆当时的情景,一位患者的母亲感慨,“那时艾滋病是如此陌生,而我们是如此绝望”。
花了30多年时间,科学家才一点点还原出HIV感染细胞的过程。这种球状病毒的外壳上覆盖着大量的糖,相当于披上了“隐身衣”,让它能在免疫细胞眼皮底下活动。更致命的是,HIV伏击的正是免疫细胞中的特种部队——T淋巴细胞。悄悄接近这位杀手前,HIV不断地变换形态,直至抵达必经之门。
接着,刺客亮出原形,抓住“门把手”,倏忽一闪,进入细胞体内。它的身手极快,细胞发现这位不速之客时,基本已经失去抵抗机会。
正因为HIV变化多端,疫苗研制相当困难。根据某种HIV病毒特征研发出的疫苗,对另外一种病毒亚型可能完全无效。
在不用药的情况下,绝大多数感染者将面临免疫系统的全面崩溃。
只有两类幸运儿除外。一类人天生拥有变异的CCR5基因,比例不到1%。他们细胞膜上一个关键的“门把手”不能被HIV识别,使得它无法进入细胞内。这类人不会被HIV病毒感染。
还有另一类幸运儿,比例不到5%。他们最初不能拦截HIV病毒,但一段时间后,他们体内会产生能识别病毒关键部位的抗体。它们是有效的生物武器,能阻断HIV的入侵之路。这些人被感染后,即便长期不用药也不会发病。
在疫苗研发上屡屡碰壁后,一些研究者开始逆向思维,转向寻找直接发挥功效的有效抗体。
张林琦长期搜寻着一群特殊的感染者。他们可能感染了HIV十多年,但身体安然无恙。由于鸡尾酒疗法的普及,这类人如今越来越难寻到。那些没接受过治疗的早期患者,成了张林琦研究的重点。
在张林琦看来,这些特殊的感染者可能是人类击败HIV的关键。学术界给他们取了一个酷炫的名字——“精英感染者”。
一加一大于二
2009年,一位女性精英感染者成了突破口。美国科学家从她的血清中分离出两种抗体。HIV病毒亚型众多,但这两种抗体对70%以上的HIV毒株有效。这类抗体被称为“广谱中和抗体”。
次年,一种高效率分离抗体的技术问世。广谱中和抗体迅速成为艾滋病领域最热门的研究方向之一。
也是在这一年,陈志伟将目光从疫苗转向抗体。越来越多的广谱中和抗体被发现,但尚无任何一种对所有类型的HIV病毒有效,这位学者开始琢磨:如果把两种抗体组合在一起,能否实现百分之百的有效性?
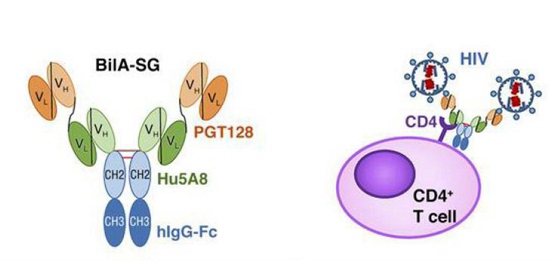
陈志伟最终挑选出两种抗体。一种能结合HIV外壳上的蛋白,在病毒还未靠近细胞时便将其抱住;一种能抓住细胞膜上另一个关键的“门把手”CD4蛋白,将病毒进入细胞的门堵住。此外,他还设计出串联组合方式,让新抗体拥有多条“手臂”,更好地拦截病毒。
他经历了枯燥的重复。陈志伟和学生从20多种广谱中和抗体中进行初步筛选,将挑选的抗体用不同形式两两组合,比较它们的效果。接着是系统性的比较,将其中4种两两搭配,再将组合抗体分别和124种不同亚型的毒株混合,比较抗体的有效性。
大量的重复实验表明,“一加一大于二”。两种抗体组合,能增强对病毒的抑制能力,比两者分别作用的效果加起来还要好。
完成这些实验并不容易,需要多家国内顶尖的艾滋病研究机构紧密合作。实验中用到的124株HIV毒株,分别来自深圳第三人民医院、清华大学、中国医科大学及一家美国的研究机构。清华大学完成了相当一部分实验,上海巴斯德研究所帮助协调了实验所需抗体的生产。
陈志伟的3届研究生都扑在这些实验上。他们每天都要和HIV病毒打交道,做实验时必须戴上两层厚厚的橡胶手套。因为实验短期出不了成果,有学生中途想要退出,也有学生的家人因恐惧坚决反对。
找到好的抗体搭配后,还要通过动物实验进行验证。实验所需的人源化免疫缺陷小鼠,又难住了陈志伟。
这种定制的小鼠并非普通老鼠。要先敲除它们的免疫基因,注入人类的免疫细胞,再进行培养。使用这些小鼠,能很好地反映病毒和人类免疫细胞的相互作用。在国内,当时还没有机构能生产这种老鼠。
和一家美国公司签订繁琐的协议后,陈志伟总算将实验所需的“种子”小鼠引入香港。一只人源化免疫缺陷小鼠价值1000美元,它们极其脆弱,只能在无菌的玻璃罩下生活。陈志伟的学生每天给它们喂食,注药,极其小心地照顾它们。
受限于条件,新药的小鼠实验样本量不算大。在进行最后一项实验时,13只小鼠中还死掉了一只。不过,陈志伟认为,“能做到这个数量,已经很不容易”。
新抗体的预防效果符合预期,提前注射的抗体保护了小鼠不受HIV病毒侵染。但到了检验治疗效果的环节,实验结果出乎陈志伟意料。
反向促进疫苗研制
连续3周,陈志伟的团队给几组小鼠分别注射高浓度的不同药物,然后停药,检测血液中的病毒量。结果显示,无论是鸡尾酒疗法、注射BiIA-SG抗体还是两者合用,都无法彻底杀死HIV病毒。一停药,HIV又猖獗起来,在小鼠体内快速复制。
HIV之所以格外顽强,是因为它们能藏进细胞,将自己的基因与宿主细胞的遗传物质整合,让宿主细胞彻底成为俘虏。当药物发挥作用时,一小部分被感染的细胞会巧妙伪装,它们停止复制病毒的基因信息,逃过药物的轰炸。停药后,这些潜伏库中的细胞又被激活,继续帮助病毒复制扩散。
实验结果意味着,在短时间内,BiIA-SG抗体同样无法杀死潜伏库中的病毒。
陈志伟又尝试了另一种操作方法。他将BiIA-SG抗体的基因编码搭载在腺相关病毒上,注射进小鼠体内,连续11周监测病毒量。大多小鼠血液中的病毒量逐渐下降至无法检测出的水平。
但这并不一定意味着,HIV真的全被围剿了。为了进一步确认,陈志伟的团队从小鼠脾脏中抽取了100万个细胞,将表面抗体洗净,再注射进未感染小鼠体内。
这次的结果令陈志伟“相当吃惊”:一共12只未感染的小鼠,HIV在7只身上“死而复生”。剩下5只,没有任何被HIV感染的迹象。
陈志伟推测,清除部分小鼠体内HIV病毒的效果,或许与腺相关病毒作为基因工程载体有关。但其中具体的机制如何,陈志伟暂时无法作出解释。这将是他下一阶段的研究重点。“科学研究经常就是这样,先发现结果,再返过去寻找其中的原理。”
不久前,陈志伟来北京参加香山科学会议。当他交流分享这一实验结果时,在场的专家也很惊讶。其中一位美国专家在猴子身上做实验时,曾发现类似的结果。
“我们的研究是站在前人的肩膀上。”陈志伟坦言,如果没有前辈寻找精英感染者,大浪淘沙般筛选出广谱中和抗体,他和合作者不可能通过创新研发出新药。
目前BiIA-SG的半衰期只有3天左右。张林琦期待,未来能进一步延长半衰期,或许将来可以实现半年打一针抗体,对高危人群起到保护作用。
抗体疗法只是攻克艾滋病的众多可能途径之一。还有不少研究者正致力于研发疫苗、敲除细胞内的CCR5基因或激活病毒潜伏库。在张林琦看来,抗体疗法是目前很有希望取得突破的一种。
不过,他还是期待,抗体研究最终能为疫苗研发带来启发。毕竟,持续注入抗体既不经济也不方便。如果能弄清这些抗体发挥作用的具体过程,找到在HIV动态进入细胞前抗体识别的关键抗原,或许就能逆向设计出疫苗。
这需要更多的资金和时间。陈志伟和合作者研发的新药同样需要时间来检验。陈志伟理解那些心情急迫的咨询者,但他只能遗憾地回复,目前新药刚进入灵长类动物实验阶段,距离进入患者期盼的临床试验阶段至少还有3到5年。
11年前,先后患上艾滋病和白血病的“柏林病人”,通过移植CCR-5基因变异者的骨髓奇迹般治愈了艾滋病。但他的幸运几乎是无法复制的孤本,后续6位效仿者接连死亡。
如今,谁都无法预言,源自精英感染者体内的抗体,未来能否让奇迹再现。


 上一版
上一版







 缩小
缩小 全文复制
全文复制



